 Напомню, что к группе так называемых АНЦА-ассоциированных васкулитов относят гранулематоз с полиангиитом (Вегенера), эозинофильный гранулематоз с полиангиитом (Чардж-Стросса) и микросокпический полиангиит.
Напомню, что к группе так называемых АНЦА-ассоциированных васкулитов относят гранулематоз с полиангиитом (Вегенера), эозинофильный гранулематоз с полиангиитом (Чардж-Стросса) и микросокпический полиангиит.
Классификационные критерии АНЦА-ассоциированных васкулитов.
|
Заболевание |
Критерии | Характеристика |
| Гранулематоз
с полиангиитом (Вегенера) |
1. Воспаление носа и полости рта | Язвы в полости рта; гнойные или кровянистые выделения из носа. |
| 2. Изменения в легких при рентгенологическом исследовании | Узелки, инфильтраты или полости в легких | |
| 3. Изменения мочи | Гематурия (> 5 эритроцитов в поле зрения) или эритроцитарные цилиндры в осадке мочи. | |
| 4. Данные биопсии | Гранулематозное воспаление в стенке артерий или в периваскулярном и экстраваскулярном пространстве. | |
| Наличие 2 и более критериев позволяет поставить диагноз
с чувствительностью 88% и специфичностью 92%. |
||
| Эозинофильный гранулематоз с полиангиитом (Черджа- Строс) | 1. Бронхиальная астма | Затруднение дыхания или диффузные хрипы при вдохе. |
| 2. Эозинофилия | Повышение числа эозинофилов в крови > 10% от общего количества лейкоцитов. | |
| 3. Моно- или полинейропатия | Мононейропатия, множественная мононейропатия или полинейропатия по типу «перчаток» или «чулок». | |
| 4. Рентгенологические признаки легочных инфильтратов | Мигрирующие или преходящие легочные инфильтраты, выявляемые при рентгенологическом исследовании. | |
| 5. Патология гайморовых пазух | Боль или рентгенологические изменения. | |
| 6. Экстраваскулярная эозинофилия по данным биопсии | Скопление эозинофилов во внесосудистом пространстве. | |
| Наличие 4 и более критериев позволяет поставить диагноз
с чувствительностью 85% и специфичностью 99%. |
||
| Микроскопический полиангиит | Классификационные критерии не разработаны. | |
Особенности клинического течения гранулематоза с полиангиитом (Вегенера)
Гранулематозу с полиангиитом свойственна триада поражения органов с вовлечением верхних дыхательных путей, легких и почек.
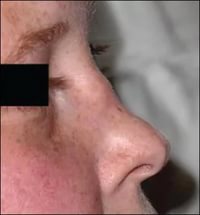 У подавляющего большинства пациентов, развивается некротизирующее гранулематозное воспаление верних дыхательных путей: язвенно-некротический ринит, синусит, поражение органа слуха, вовлечение трахеи и гортани с формированием подскладочной гранулемы. Патология верхних дыхательных путей может осложняться перфорацией носовой перегородки с формированием седловидной деформации носа, развитием тяжелого деструктивного пансинусита с распространением гранулематозной ткани в орбиту, потерей слуха, стенозом гортани.
У подавляющего большинства пациентов, развивается некротизирующее гранулематозное воспаление верних дыхательных путей: язвенно-некротический ринит, синусит, поражение органа слуха, вовлечение трахеи и гортани с формированием подскладочной гранулемы. Патология верхних дыхательных путей может осложняться перфорацией носовой перегородки с формированием седловидной деформации носа, развитием тяжелого деструктивного пансинусита с распространением гранулематозной ткани в орбиту, потерей слуха, стенозом гортани.
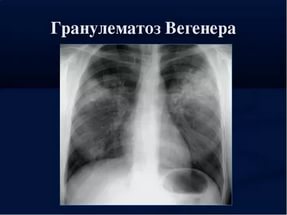 Поражение легких (50- 70%) характеризуется некротизирующим гранулематозным воспалением, которое при рентгенографическом исследовании определяется в виде узлов или инфильтратов, склонных к распаду и формированию полостей. В каждом пятом случае поражение легких протекает бессимптомно, с отсутствием жалоб на кашель и скудной аускультативной картиной даже при тяжелом поражении.
Поражение легких (50- 70%) характеризуется некротизирующим гранулематозным воспалением, которое при рентгенографическом исследовании определяется в виде узлов или инфильтратов, склонных к распаду и формированию полостей. В каждом пятом случае поражение легких протекает бессимптомно, с отсутствием жалоб на кашель и скудной аускультативной картиной даже при тяжелом поражении.
Поражение почек отмечается у 80% пациентов.
Для поражения органа зрения (50%) свойственно формирование псевдоопухоли орбиты вследствие образования периорбитальной гранулемы, что у каждого пятого больного приводит к слепоте.
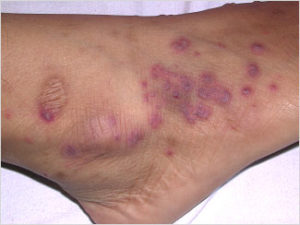 Поражение кожи (25- 35%) в первую очередь характеризуется геморрагическими или язвенно- геморрагическими высыпаниями преимущественно на коже конечностей.
Поражение кожи (25- 35%) в первую очередь характеризуется геморрагическими или язвенно- геморрагическими высыпаниями преимущественно на коже конечностей.
Для поражения периферической нервной системы свойственно развитие асимметричного сенсорно- моторного множественного мононеврита (20- 30%), значительно реже наблюдается дистальная симметричная полинейропатия. У каждого четвертого больного с поражением органа слуха развивается вторичный (одонтогенный) неврит V, VII пары черепно- мозговых нервов.
Поражение сердца при не превышает 20%. При этом гранулематозе возрастает риск сердечно-сосудистых заболеваний (ИБС, инсульта, периферической артериальной окклюзии), при этом отмечено повышение риска острого инфаркта миокарда, но не стенокардии.
Поражение желудочно- кишечного тракта (ЖКТ) встречается редко (5%).
Особенности клинического течения микроскопического полиангиита.
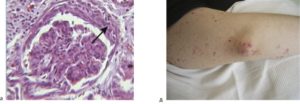 У 50% больных микроскопический полиангиит проявляется в виде тяжёлого лёгочно-почечного синдрома. Как правило, при микроскопическом полиангиите наблюдают острое начало и более агрессивное течение, чем при других АНЦА-ассоциированных васкулитах.
У 50% больных микроскопический полиангиит проявляется в виде тяжёлого лёгочно-почечного синдрома. Как правило, при микроскопическом полиангиите наблюдают острое начало и более агрессивное течение, чем при других АНЦА-ассоциированных васкулитах.
Микроскопический полиангиит имеет много общих черт с гранулематозом Вегенера (см. выше), отличаясь отсутствием гранулематозного воспаления.
Патология легких (35- 70%) при микроскопическом полиангиите представлена некротизирующим альвеолитом. При рентгенологическом обследовании выявляют инфильтраты без распада, часто с реакцией плевры. Поражение легких протекает тяжело (особенно при наличии антител к протеиназе-3), у половины больных осложняется легочным кровотечением, что в каждом втором случае становится фатальным.
Поражение почек отмечается у 90% пациентов и нередко характеризуется быстропрогрессирующим течением (40- 55%).
Поражение кожи (70%) характеризуется геморрагическими или язвенно-геморрагическими высыпаниями преимущественно на коже конечностей, реже некрозами кожи и подлежащих мягких тканей.
Для поражения органа зрения (30%) свойственно развитие склерита и эписклерита.
Поражение периферической нервной системы (30%) проявляется асимметричным сенсорно- моторным множественным мононевритом.
Поражение ЖКТ (10%) характеризуется болями в животе, диареей, иногда кровотечением вследствие развития язв желудка и кишечника.
Особенности клинического течения эозинофильного гранулематоза с полиангиитом (болезнь Чарджа-Стросса).
 Клиническое развитие этой болезни подразделяют на 3 стадии, которые, как правило, последовательно разворачиваются на протяжении нескольких лет. Для первого этапа свойственно постепенное развитие симптомов бронхиальной астмы, аллергического ринита, синусита, проявлений лекарственной непереносимости, при этом повышение количества эозинофилов в крови не всегда выражено. На второй стадии присоединяются эпизоды эозинофильной инфильтрации тканей в виде эозинофильной пневмонии или гастроэнтерита, что часто сочетается с периферической эозинофилией более 10%. Третья стадия болезни характеризуется развитием системного некротизирующего васкулита.
Клиническое развитие этой болезни подразделяют на 3 стадии, которые, как правило, последовательно разворачиваются на протяжении нескольких лет. Для первого этапа свойственно постепенное развитие симптомов бронхиальной астмы, аллергического ринита, синусита, проявлений лекарственной непереносимости, при этом повышение количества эозинофилов в крови не всегда выражено. На второй стадии присоединяются эпизоды эозинофильной инфильтрации тканей в виде эозинофильной пневмонии или гастроэнтерита, что часто сочетается с периферической эозинофилией более 10%. Третья стадия болезни характеризуется развитием системного некротизирующего васкулита.
Поражение легких (70%) характеризуется мигрирующими инфильтратами (эозинофильная пневмония) или узлами без полостей распада. Возможно вовлечение плевры (эозинофильный плеврит), умеренное увеличение внутригрудных лимфатических узлов.
Поражение почек отмечается у 20- 45% пациентов.
Поражение сердца (30- 50%) проявляется разнообразной патологией (перикардит, эндомиокардит, коронарит, сердечная недостаточность, нарушения ритма и проводимости) и становится причиной летального исхода у 50% пациентов.
Поражение кожи (64%) характеризуется геморрагическими или язвенно- геморрагическими высыпаниями преимущественно на коже конечностей, реже уртикарными высыпаниями.
Поражение периферической нервной системы (64%) развивается чаще, чем при других формах АНЦА-васкулитов и характеризуется асимметричным сенсорно- моторным множественным мононевритом. Поражение центральной нервной системы (10%) может проявляться невритом черепно-мозговых нервов, острыми нарушениями мозгового кровообращения, очаговыми изменениями мозга, эпилептическим синдромом.
Для поражения органа зрения (30%) свойственны склерит и эписклерит.
Поражение ЖКТ (10%) связано как с эозинофильным гастроэнтеритом, так и с васкулитом стенки кишечника, способным вызвать образование ишемических язв, перфорацию.
Лабораторная диагностика АНЦА- ассоциированных васкулитов.
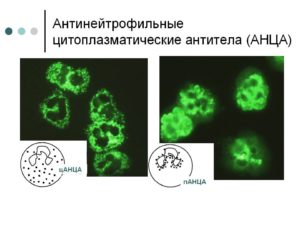
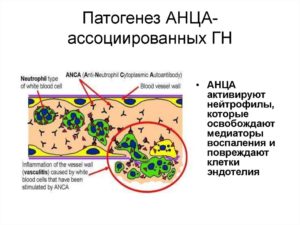 Основное значение имеет определение в сыворотке крови этих самых АНЦА — антинейтрофильных цитоплазматических антител — методом непрямой иммунофлуоресценции (с использованием нейтрофилов здоровых доноров, фиксированных этанолом) или с помощью иммуноферментного анализа с определением специфичности к протеиназе-3 (ПР-3) или миелопероксидазе (МПО). Также характерно увеличение СОЭ, концентрации СРБ, нормохромная нормоцитарная анемия, умеренный тромбоцитоз.
Основное значение имеет определение в сыворотке крови этих самых АНЦА — антинейтрофильных цитоплазматических антител — методом непрямой иммунофлуоресценции (с использованием нейтрофилов здоровых доноров, фиксированных этанолом) или с помощью иммуноферментного анализа с определением специфичности к протеиназе-3 (ПР-3) или миелопероксидазе (МПО). Также характерно увеличение СОЭ, концентрации СРБ, нормохромная нормоцитарная анемия, умеренный тромбоцитоз.
АНЦА с цитоплазматическим типом иммунофлуоресцентного свечения (цАНЦА) или антитела к ПР-3 высокочувствительны и специфичны для гранулематоза Вегенера (более 90%). АНЦА с перинуклеарным типом свечения (пАНЦА) обнаруживают у 70 % больных гранулематозом Чардж-Стросса, но не всегда со специфичностью к МПО.
Когда необходимо определять АНЦА?
+ гломерулонефрит, особенно быстро прогрессирующий,
+ кровохарканье/легочное кровотечение, особенно в сочетании с гломерулонефритом,
+ кожный васкулит, сопровождающийся системными проявлениями,
+ множественные очаги поражения легких при рентгенологическом исследовании,
+ хроническое деструктивное поражение верхних дыхательных путей,
+ затяжное течение синусита или отита,
+ подскладочный стеноз гортани/трахеи,
+ множественный мононеврит или другая периферическая нейропатия,
+ псевдоопухоль орбиты

Добавить комментарий